علائم یائسگی زودرس در سونوگرافی؛ از فولیکول تا هورمون
چگونه پزشکان با سونوگرافی، یائسگی زودرس را تشخیص میدهند؟
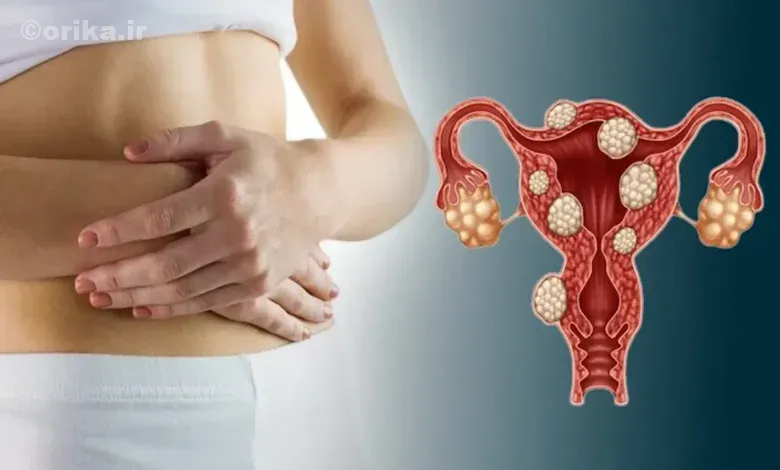
علائم یائسگی زودرس در سونوگرافی یکی از مباحث مهم سلامت زنان در دهه سوم و چهارم زندگی است. یائسگی زودرس زمانی رخ میدهد که تخمدانها پیش از موعد طبیعی، فعالیت هورمونی خود را متوقف کنند. این وضعیت باعث ناباروری، بینظمی قاعدگی و تغییرات خلقی میشود. سونوگرافی واژینال ابزاری دقیق و کمتهاجم است که برای شناسایی این تغییرات بهکار میرود. این روش امکان مشاهده مستقیم ساختار تخمدان و رحم را فراهم میکند. پزشکان از طریق کاهش فولیکولها، نازکشدن اندومتر و افت حجم تخمدان، با اطمینان علائم یائسگی زودرس در سونوگرافی را تشخیص میدهند. آگاهی زودهنگام از این نشانهها، شانس حفظ باروری و انتخاب درمان مؤثر را افزایش میدهد.
یائسگی زودرس چیست؟
یائسگی زودرس (Premature Ovarian Insufficiency یا POI) به وضعیتی گفته میشود که پیش از ۴۰ سالگی، تخمدانها دیگر تخمکگذاری فعال ندارند. این روند با کاهش استروژن و افزایش هورمون FSH همراه است. در ابتدا سیکلها نامنظم میشوند و سپس قطع کامل قاعدگی دیده میشود. حدود ۱ تا ۲ درصد از زنان این شرایط را تجربه میکنند. در بسیاری از موارد، این وضعیت اشتباه با استرس یا مشکلات تیروئید تفسیر میشود. شناخت علائم اولیه مانند کاهش فولیکول تخمدانی در سونوگرافی به تشخیص سریعتر کمک میکند. درمان بهموقع از تحلیل کامل تخمدان جلوگیری میکند.
دلایل اصلی بروز یائسگی زودرس در زنان
علتها متنوعاند اما سه دسته دارند: ژنتیکی، خودایمنی و محیطی. جهشهای ژنی در کروموزوم X یکی از علل اصلی هستند. در نوع خودایمنی، بدن علیه سلولهای تخمدان آنتیبادی تولید میکند. درمانهای سرطان مانند شیمیدرمانی و رادیوتراپی نیز سلولهای فولیکولی را نابود میکنند. عوامل محیطی مثل دخانیات، آلودگی هوا و کاهش شدید وزن عملکرد تخمدان را تضعیف میکنند. مصرف داروهای هورمونی بدون تجویز پزشک نیز از موارد قابل پیشگیری است. بیشتر بیماران قبل از بروز علائم هشدار در سونوگرافی متوجه این آسیبها نمیشوند. تشخیص زودتر یعنی حفظ فرصت برای اقدام درمانی مؤثر.
نقش سونوگرافی در تشخیص یائسگی زودرس
سونوگرافی واژینال دقیقترین ابزار ارزیابی تخمدان محسوب میشود. این روش برای شمارش فولیکولهای آنترال (AFC)، بررسی حجم تخمدان و ضخامت اندومتر استفاده میشود. پزشک با دیدن تعداد کم فولیکول یا بافت سفت و بدون تحرک متوجه کاهش فعالیت تخمدان میشود. در داپلر رنگی (Color Doppler)، جریان خون تخمدانی کاهش مییابد که نشانه افت عملکرد هورمونی است. سونوگرافی نهتنها نشانهها را آشکار میکند بلکه امکان مقایسه با سیکلهای گذشته را میدهد. در زنان پرخطر، این بررسی هر سه تا شش ماه باید تکرار شود. علائم یائسگی زودرس در سونوگرافی پایهی تصمیم پزشک برای درمان است.
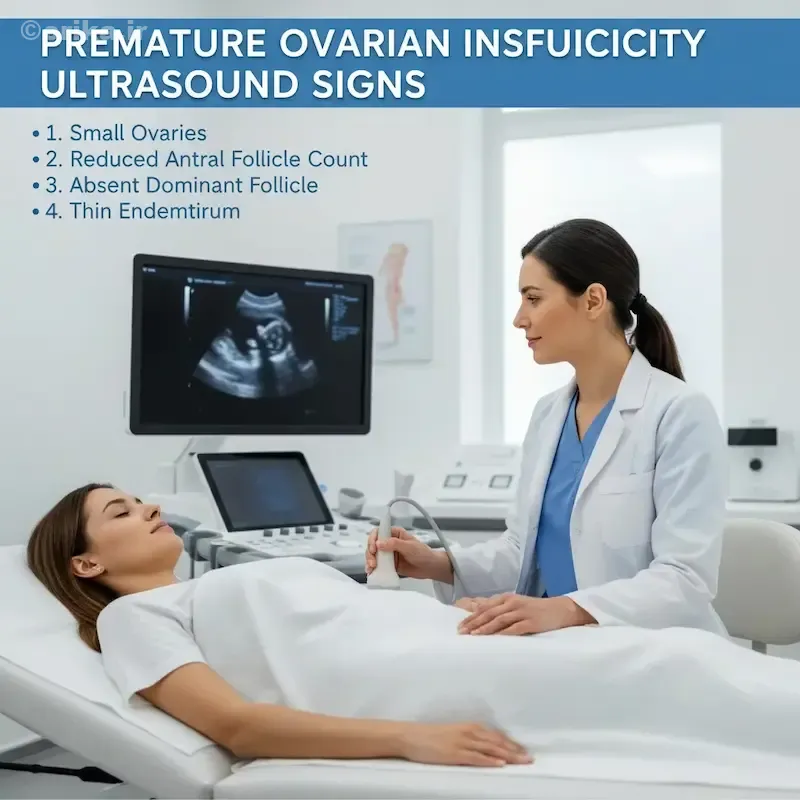
علائم یائسگی زودرس در سونوگرافی
شایعترین علامت، کاهش قابلتوجه فولیکولهای تخمدانی است. تخمدان کوچک و اکوژن بالا دارد، یعنی بافت آن فیبروزه و سفید به نظر میرسد. اندومتر رحم باریک و کمتر از ۴ میلیمتر دیده میشود. هیچ فولیکول غالبی در چرخههای متعدد مشاهده نمیشود. جریان خون تخمدانی در داپلر نیز کم یا قطع است. پزشک این تغییرات را با هورمونهای FSH و AMH مقایسه میکند. هنگامی که این دو عامل تأیید شوند، احتمال Premature Ovarian Insufficiency (POI) بسیار بالا است. بررسی دقیق تصاویر از خطاهای تشخیصی جلوگیری میکند و به درمان سریعتر ختم میشود.
کاهش فولیکولهای تخمدان در سونوگرافی واژینال
در زنان سالم، تعداد فولیکولهای آنترال در هر تخمدان بین ۱۰ تا ۲۰ است. وقتی این تعداد به کمتر از ۵ عدد کاهش پیدا کند، سونوگرافی اولین هشدار را نشان میدهد. در این زمان، سطح AMH (Anti-Müllerian Hormone) نیز معمولاً زیر ۰.۵ ng/mL است. پزشک حجم، ساختار داخلی و الگوی توزیع فولیکولها را بررسی میکند.
نشانههای اختصاصی کاهش فولیکول:
- نبود فولیکول غالب در دو چرخه پشت سر هم
- افزایش اکوژنیسیته استروما
- افت شدید جریان خون در داپلر
کاهش فولیکولها قبل از تغییر هورمونها قابل شناسایی است. این موضوع اهمیت سونوگرافی پیشگیرانه را نشان میدهد.
حجم تخمدانها در یائسگی زودرس
تغییر حجم تخمدان یکی از دقیقترین معیارهای تشخیص است. در خانمهای سالم حجم هر تخمدان بین ۳ تا ۶ سانتیمتر مکعب است. در زنان با یائسگی زودرس، این حجم اغلب زیر ۲.۵ سانتیمتر مکعب میرسد. کاهش حجم یعنی ازدسترفتن بخش عملکردی تخمدان. در سونوگرافی، تخمدانها کوچک، صاف و بدون فولیکول فعال دیده میشوند. گاهی بافت تخمدان الگوی فیبروزی و بازتاب بالا دارد که نشانه تخریب سلولی است. پزشک این تغییرات را با اطلاعات هورمونی مطابقت میدهد تا تشخیص قطعی شود. بررسی حجم با روش سهبعدی یا 3D Ultrasound دقت را افزایش میدهد.
بررسی ضخامت اندومتر (جداره رحم) در سونوگرافی
ضخامت اندومتر نشانه غیرمستقیم از سطح هورمون استروژن است. در چرخههای طبیعی این مقدار بین ۷ تا ۱۲ میلیمتر است. در زنان با یائسگی زودرس معمولاً به زیر ۴ میلیمتر میرسد. کمشدن ضخامت یعنی کاهش پاسخ رحم به هورمونها. پزشک از این داده برای افتراق بین نارسایی تخمدان و اختلالات دیگر استفاده میکند. در مواردی، اندومتر بهصورت نازک اما یکنواخت دیده میشود که تأییدکننده افت استروژن است. ترکیب این یافته با سطوح پایین AMH و AFC پایین تشخیص را نهایی میکند.

ارتباط نتایج سونوگرافی با هورمون FSH و AMH
رابطه سونوگرافی با شاخصهای هورمونی بسیار نزدیک است. وقتی فولیکولها کاهش مییابند، بدن برای جبران FSH تولید میکند. افزایش FSH بالای ۳۰ IU/L همراه با AMH پایینتر از ۰.۵ ng/mL هشدار قطعی است. مطالعات نشان میدهند بین AFC و AMH تطابق ۹۲ درصدی وجود دارد. پزشکان با استفاده از این همبستگی میدانند که تصویر سونوگرافی دقیقاً از وضعیت عملکردی تخمدان خبر میدهد. اگر هر دو شاخص تغییر کنند، احتمال Premature Ovarian Insufficiency تقریباً قطعی است.
شاخص AFC (شمارش فولیکولهای آنترال) و اهمیت آن در تشخیص
| شاخص | محدوده طبیعی | محدوده مشکوک | محدوده یائسگی زودرس |
|---|---|---|---|
| AFC (Antral Follicle Count) | 10 تا 20 | 6 تا 9 | کمتر از 5 |
| حجم تخمدان (cm³) | 3 تا 6 | 2.5 تا 3 | کمتر از 2.5 |
| هورمون AMH (ng/mL) | 1.0 تا 4.0 | 0.5 تا 1 | کمتر از 0.5 |
این جدول نشان میدهد کاهش همزمان هر سه شاخص نشانه قطعی اختلال عملکرد تخمدان است. AFC پایین نمایانگر فقدان ذخیره فولیکولی است. ترکیب دادههای جدول با سن بیمار تصویر کاملی از وضعیت باروری میدهد. پزشکان از این شاخص برای برنامهریزی درمان ناباروری و تعیین شانس بارداری استفاده میکنند.
تفاوت سونوگرافی یائسگی زودرس با سیکل طبیعی
در سیکلهای طبیعی، فولیکولها بهصورت متراکم و با اندازههای مختلف دیده میشوند. وجود فولیکول غالب و جسم زرد نشانه سلامت چرخه است. اما در سونوگرافی یائسگی زودرس هیچ فولیکول غالبی دیده نمیشود. تخمدان با ظاهر یکنواخت و تراکم بالا مشخص است. در رحم نیز اندومتر نازک و فاقد خط سهلایهای معمول است.
تفاوت ظاهری میان فایلهای تصویری این دو حالت گاهی ظریف اما واضح است. تجربه پزشک در تشخیص این جزئیات اهمیت زیادی دارد.
آیا سونوگرافی تنهایی برای تشخیص یائسگی زودرس کافی است؟
خیر. سونوگرافی تنها ابزار تصویری است و برای تشخیص قطعی کافی نیست. این روش باید با آزمایشهای هورمونی FSH و AMH ترکیب شود. گاهی کاهش فولیکول موقتی و ناشی از استرس یا رژیم سخت غذایی است. پزشک با بررسی علل جانبی، احتمال خطا را کاهش میدهد.
همچنین ممکن است افزایش FSH بهدلیل نوسان طبیعی چرخه باشد. پس تکرار سونوگرافی و آزمایش در فواصل مختلف اهمیت دارد. ترکیب دادهها، دید علمی و واقعی از عملکرد تخمدان ارائه میدهد.

روشهای تکمیلی آزمایشگاهی (هورمونی، ژنتیکی)
برای تأیید یائسگی زودرس آزمایشهای خون ضروریاند. اندازهگیری هورمونهای FSH، AMH، LH و استرادیول نخستین گام است. اگر نتایج ناهماهنگ باشند بررسی ژنتیکی (سلول کروموزوم X و ژن FMR1) انجام میشود.
برخی پزشکان سطح DHEA و پرولاکتین را نیز بررسی میکنند تا سایر دلایل ناباروری حذف شوند. ترکیب دادههای ژنتیکی و تصویری، احتمال تشخیصهای اشتباه را کاهش میدهد.
خطاهای احتمالی در تفسیر سونوگرافی تخمدان
تفسیر نادرست سونوگرافی ممکن است منجر به تشخیص غلط شود. معمولترین اشتباه، بررسی در روز نامناسب از سیکل است. بهترین زمان روز سوم پریود است.
خطاهای دیگر:
- تنظیم اشتباه دستگاه در بزرگنمایی فولیکولها
- زاویهگیری نادرست در سونوگرافی واژینال
- خستگی یا کمتجربگی اپراتور
کیفیت دستگاه و مهارت پزشک تأثیر مستقیم بر دقت نتایج دارد. هرگونه خطا ممکن است تشخیص یائسگی زودرس را به تعویق بیندازد.
بهترین زمان انجام سونوگرافی جهت ارزیابی ذخیره تخمدان
روز سوم قاعدگی بهترین زمان برای بررسی ذخیره تخمدان است. در این زمان، سطح هورمونها در پایینترین حد طبیعی قرار دارد. تصویر فولیکولها واضح و بدون تداخل هورمونی است.
در زنانی که قاعدگی ندارند، هر زمان بدون تحریک دارویی مناسب است اما باید در شرایط ثابت انجام شود. تکرار آزمون هر سه ماه توصیه میشود. این فاصله به پزشک کمک میکند تا روند تغییرات را بهتر ارزیابی کند.
اقدامات درمانی پس از تشخیص یائسگی زودرس
درمان بهصورت ترکیبی انجام میشود. اولین مرحله هورمونتراپی جایگزین (HRT) برای جبران استروژن و پروژسترون است. این روش عملکرد ارگانهای هدف را حفظ میکند.
در برخی موارد از داروی DHEA یا تحریک تخمدان با کلومیفن استفاده میشود. پزشکان درمان را بسته به وضعیت فولیکول و نتایج سونوگرافی تنظیم میکنند.
برای بیماران جوان، درمان زودهنگام با حفظ باروری همراه میشود. رژیم غذایی و سبک زندگی سالم در کنار درمان دارویی نتایج را بهبود میدهد.
نقش تغذیه و سبک زندگی در بهبود عملکرد تخمدانها
تغذیه بر عملکرد تخمدان تأثیر مستقیم دارد. دریافت کافی پروتئین، چربیهای مفید، منیزیم و ویتامین D ضروری است. کاهش قند ساده و پرهیز از چربی ترانس به تنظیم متابولیسم کمک میکند.
ورزش منظم، خواب کافی و کاهش استرس روانی باعث افزایش جریان خون تخمدانی میشود. این موارد در تصاویر داپلر نیز دیده میشوند. زنان سیگاری باید مصرف نیکوتین را قطع کنند زیرا خونرسانی تخمدانی را مختل میکند.
تجربه بیماران: از قطع قاعدگی تا بازگشت تخمکگذاری
بسیاری از بیماران با یائسگی زودرس در ابتدا قطع قاعدگی کامل را تجربه میکنند. اما پس از درمان مناسب و هورمونتراپی منظم، برگشتهای محدود قاعدگی گزارش شده است.
در موارد خفیف POI، بازگشت فولیکول فعال ممکن است اتفاق بیفتد. ترکیب سونوگرافی منظم و تغذیه سالم کمککننده است. مطالعات نشان دادهاند که حدود ۱۰٪ بیماران با درمان مستمر دوباره تخمکگذاری دارند.
نکات پیشگیرانه برای زنان در سنین ۳۰ تا ۴۰ سال
پیشگیری از یائسگی زودرس با آگاهی شروع میشود. زنان باید سالانه سطح AMH خود را بررسی کنند. انجام سونوگرافی واژینال هر شش ماه به پایش ذخیره فولیکولی کمک میکند.
نکات مهم:
- اجتناب از سیگار و الکل
- کنترل استرس روزانه
- مصرف مکملهای آهن و روی
- حفظ وزن در محدوده طبیعی
این اقدامات ساده از تخریب تدریجی فولیکولها جلوگیری میکند.

نتیجهگیری
یائسگی زودرس قابل شناسایی و کنترل است. سونوگرافی واژینال دقیقترین ابزار تشخیص زودهنگام محسوب میشود. تغییر در حجم تخمدان، تعداد فولیکول و ضخامت اندومتر زنگ خطرهای اولیهاند.
ترکیب دادههای سونوگرافی با آزمایشهای FSH و AMH دیدی جامع از وضعیت باروری ارائه میدهد. آگاهی زودهنگام، شانس درمان موفق و حفظ باروری را بالا میبرد. هر زن باید وضعیت تخمدان خود را بشناسد تا از شکستن سکوت یائسگی پیش از موعد جلوگیری کند.
اگر به دنبال درک عمیقتری از دلایل و راههای پیشگیری از تغییرات زودهنگام بدن هستی، حتماً مطلب چگونه از یائسگی زودرس جلوگیری کنیم؟ در مجله اوریکا رو بخون. این مقاله با تکیه بر یافتههای علمی و راهکارهای تغذیهای و سبک زندگی، بهت نشون میده چطور میتونی روند طبیعی بدن رو متعادل نگه داری و احساس جوانی و انرژی رو حفظ کنی.
سوالات متداول
- آیا کاهش فولیکول در سونوگرافی حتماً به معنی یائسگی زودرس است؟ خیر، باید با نتایج FSH و AMH بررسی شود.
- چه زمانی بهترین وقت برای انجام سونوگرافی تخمدان است؟ روز سوم سیکل قاعدگی بیشترین دقت را دارد.
- آیا میتوان بعد از تشخیص یائسگی زودرس باردار شد؟ در موارد خفیف و با درمان هورمونی بله، گاهی ممکن است.
- آیا سبک زندگی ناسالم باعث کاهش فولیکول میشود؟ بله، سیگار، استرس و رژیم غذایی نامناسب نقش مستقیم دارند.
- آیا سونوگرافی داپلر برای تشخیص ضروری است؟ در موارد مشکوک توصیه میشود تا جریان خون تخمدانی بررسی شود.